
Parto y nacimiento
¡Pronto vivirás el increíble proceso del nacimiento! Descubre cómo detectar las señales del trabajo de parto y obtén todos los datos sobre el manejo del dolor, el parto por cesárea y más.
Detectar las señales del trabajo de parto
A medida que te acercas a tu fecha de parto, estarás a la espera de cualquier señal, por pequeña que sea, de que el trabajo de parto está a punto de comenzar. Quizás notes que tu bebé se ha "caído" o se ha movido más abajo hacia la pelvis. A esto se le denomina "aligeramiento". Si te hacen un examen pélvico durante tu consulta prenatal, quizás tu médico note cambios en el cuello del útero que tú no sientas, pero que sugieren que tu cuerpo se está preparando. Algunas mujeres se sienten con mucha energía y tienen el impulso de cocinar o limpiar. A esto se lo denomina "anidación" y es una señal de que el parto se está acercando.
Algunas señales son indicio de que el parto comenzará muy pronto. Llama a tu médico o a tu partera si experimentas algunas de las siguientes señales de parto. Llama a tu médico aunque todavía falten semanas para alcanzar tu fecha de parto, quizás estés entrando en un parto prematuro. Tu médico o partera puede decidir si es momento de ir al hospital o si primero debes tener una consulta médica.
- Tienes contracciones que son cada vez más intensas a intervalos regulares y cada vez más cortos.
- Sientes dolor en la parte baja de la espalda y calambres que no se van.
- Rompes fuente (puede comenzar a salir agua a borbotones o solo un goteo constante).
- Te sale una mucosa con manchas de sangre (en tono marrón o rojo). Este probablemente sea el tapón mucoso que bloquea el cuello del útero. Si pierdes el tapón mucoso, esto generalmente significa que el cuello de tu útero se está dilatando (abriendo) y se está volviendo más delgado y suave a la vez (se está borrando). Podrías entrar en trabajo de parto en poco tiempo o podrían pasar días enteros.
¿Rompí fuente?
No siempre es fácil de saber. Si rompes fuente, podría salir líquido amniótico. El término médico para este acontecimiento es "ruptura de membranas". Avísale a tu médico el momento en que rompiste fuente y si notaste algún color u olor. También debes llamar a tu médico si crees que rompiste fuente, pero no estás del todo segura. Se puede hacer una prueba sencilla para que tu médico sepa si el líquido que pierdes es orina (muchas mujeres embarazadas tienen pérdidas de orina) o líquido amniótico. A menudo, una mujer entrará en trabajo de parto apenas rompa fuente. Cuando esto no sucede, es probable que el médico quiera inducir (provocar) el trabajo de parto. Esto se debe a que, una vez que rompes fuente, aumenta el riesgo de que contraigas una infección si se demora el parto.
Falso trabajo de parto
Muchas mujeres, en especial las madres primerizas, piensan que están en trabajo de parto cuando en realidad no es así. A esto se le denomina "falso trabajo de parto". Las contracciones de "práctica", denominadas contracciones de Braxton Hicks, son comunes durante las últimas semanas del embarazo o un poco antes. Quizás el endurecimiento de tu útero te asuste. Algunos pueden ser dolorosos, o incluso pueden dejarte sin respiración. No es de extrañarse que muchas mujeres confundan las contracciones de Braxton Hicks con las verdaderas. Por eso, no te sientas mal si vas al hospital pensando que estás en trabajo de parto, y te mandan a casa.
Entonces, ¿cómo te das cuenta de que tus contracciones son verdaderamente por el trabajo de parto?
Tómales el tiempo. Usa un reloj de mano o de pared para mantener un registro del tiempo en que comienza una contracción, hasta el comienzo de la otra, además de registrar el tiempo que demoró cada contracción. Cuando estás en verdadero trabajo de parto, las contracciones se tornan regulares, más intensas y más frecuentes. Las contracciones de Braxton Hicks no tienen un patrón regular, disminuyen y desaparecen. Para algunas mujeres, el cambio de actividad, como caminar o recostarse, hace que las contracciones de Braxton Hicks desaparezcan. Esto no pasa con el verdadero trabajo de parto. A veces puede ser difícil saber si el trabajo de parto es real, aun teniendo estas pautas. Si no estás segura de que tus contracciones sean de trabajo de parto verdadero, llama a tu médico.
Etapas del trabajo de parto
El trabajo de parto se desarrolla en tres etapas. Cuando comienzan las contracciones regulares, el bebé se mueve hacia abajo, hacia la pelvis, a medida que el cuello del útero se borra (se afina) y se dilata (se abre). Cómo progresa el trabajo de parto y cuánto dura son cuestiones que varían según cada mujer. Pero cada etapa tiene algunos hitos que son verdaderos para toda mujer.
Primera etapa
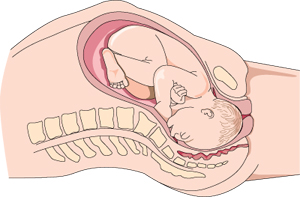
La mayoría de las cabezas de los bebés ingresan a la pelvis de cara a un lado y luego rotan hacia abajo.
La primera etapa comienza con el inicio del trabajo de parto y termina cuando el cuello del útero está totalmente abierto. Es la etapa más larga del trabajo de parto y por lo general dura entre unas 12 a 19 horas. Muchas mujeres pasan el inicio de esta primera etapa en su casa. Quizás sea conveniente que descanses, mires televisión, pases un momento con tu familia o incluso que salgas a caminar. Además, muchas mujeres pueden comer y beber durante el trabajo de parto, lo que puede proporcionarles la energía que necesitarán más tarde. Sin embargo, algunos médicos aconsejan a las mujeres en trabajo de parto que eviten los alimentos sólidos como precaución en caso de que se produzca un parto por cesárea. Pregúntale a tu médico sobre la alimentación durante el trabajo de parto. Mientras estés en casa, lleva un registro del tiempo de las contracciones y mantén a tu médico al tanto sobre tu progreso. Tu médico te dirá cuando sea momento de ir al hospital o al centro de maternidad.
En el hospital, tu médico monitoreará el progreso de tu trabajo de parto mediante controles periódicos del cuello del útero, así como también la posición y la estación del bebé (ubicación en el canal de parto). La mayoría de las cabezas de los bebés ingresan a la pelvis de cara a un lado y luego rotan hacia abajo. A veces, los bebés pueden estar para arriba, orientados hacia el abdomen de la mamá. A menudo se producen dolores intensos en la parte baja de la espalda por esta posición. Es probable que tu médico intente rotar al bebé, o quizás el bebé gire por su cuenta.
A medida que te acercas al final de la primera etapa del trabajo de parto, las contracciones se tornan más largas, más intensas y más seguidas. En este momento es cuando puedes recurrir a los consejos sobre posicionamiento y relajación que aprendiste en la clase de preparto. Intenta buscar la posición más cómoda durante las contracciones y deja los músculos blandos entre cada contracción. Hazle saber a la persona que te está conteniendo cómo te puede ayudar, como por ejemplo, frotándote la parte baja de la espalda, dándote cubitos de hielo para chupar o colocándote un paño frío en la frente.
A veces se utilizan medicamentos y otros métodos para ayudar a acelerar un trabajo de parto lento. Algunos médicos pueden romper las membranas. Si bien esta práctica se utiliza mucho, algunos estudios han demostrado que hacer esto durante el trabajo de parto no ayuda a reducir su duración.
Es probable que tu médico use un monitor fetal electrónico para controlar que el suministro de sangre de tu bebé esté bien. La mayoría de las veces se utilizan dos correas alrededor del abdomen de la madre. Una correa mide la intensidad y la frecuencia de tus contracciones. La otra correa registra cómo reacciona el latido del bebé a la contracción.
La fase más difícil de esta primera etapa es la transición. Las contracciones son muy intensas y dejan poco tiempo para relajarte entre una y otra, mientras el cuello del útero se estira unos pocos centímetros más. Algunas mujeres tiemblan bastante o sienten náuseas. El cuello del útero está dilatado por completo cuando alcanza los 10 centímetros.
Segunda etapa
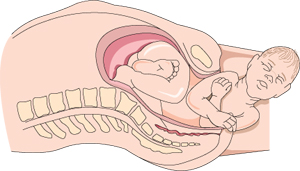
El bebé se tuerce y gira a lo largo del canal de parto.
La segunda etapa implica pujar y dar a luz a tu bebé. Por lo general, dura entre 20 minutos y dos horas. Pujarás fuerte durante las contracciones y descansarás entre una y otra. Pujar no es tarea fácil, y la persona que te acompaña puede ayudarte a mantenerte concentrada. Una mujer puede parir en distintas posiciones, agachada, sentada, arrodillada o recostada. Al parecer, parir en posición vertical, como por ejemplo agachada, tiene algunos beneficios, que incluyen acortar esta etapa del trabajo de parto y ayudar a conservar intacto el tejido cercano al canal de parto. Probablemente pujar sea más fácil o más cómodo de cierta forma, y deberían permitirte elegir la posición de parto con la que te sientas más cómoda.
Cuando la parte superior de la cabeza de tu bebé se asoma por completo (coronación), tu médico te indicará cuándo tienes que pujar y dar a luz a tu bebé. Quizás tu médico realice un pequeño corte, denominado episiotomía, para agrandar la apertura de la vagina. Muchas mujeres no necesitan una episiotomía durante el parto. A veces se utiliza fórceps (un instrumento parecido a una pinza para ensalada) o succión para ayudar a guiar al bebé a través del canal de parto. A esto se lo denomina parto vaginal asistido. Después de que nace tu bebé, se corta el cordón umbilical. Asegúrate de avisarle al médico si tú o tu pareja prefieren cortar el cordón umbilical.
Tercera etapa
La tercera etapa implica la extracción de la placenta. Esta es la etapa más corta, dura entre cinco y 30 minutos. Las contracciones comenzarán entre cinco a 30 minutos después del parto, señal de que es tiempo de extraer la placenta. Es probable que sientas escalofríos o temblor. El parto termina una vez que se extrae la placenta. Tu médico se encargará de la episiotomía y de cualquier desgarro que puedas haber sufrido. ¡Ahora puedes descansar y disfrutar de tu recién nacido!
Cómo manejar el dolor del trabajo de parto
Casi todas las mujeres se preocupan por cómo sobrellevarán el dolor del parto y el alumbramiento. El parto es distinto para cada una. Por eso nadie puede predecir cómo te sentirás. La cantidad de dolor que siente una mujer durante el parto depende, en parte, del tamaño y la posición del bebé, el tamaño de su pelvis, sus emociones, la intensidad de las contracciones y de su actitud.
Algunas mujeres se sienten bien utilizando métodos naturales para el alivio del dolor. Muchas mujeres combinan los métodos naturales con medicamentos que alivian el dolor. Tener una actitud positiva sobre el parto y el manejo del miedo también puede ayudar a algunas mujeres a lidiar con el dolor. Es importante destacar que el dolor de parto no se parece en nada al dolor que puedas sentir cuando estás enferma o te lastimas. Es decir, es un dolor causado por las contracciones del útero, que hacen que pujes tu bebé hacia abajo y hacia afuera del canal de parto. En otras palabras, el dolor de parto tiene un fin particular.
Intenta realizar lo siguiente para mantener una actitud positiva sobre el parto:
- Asiste a clases preparto. Llama al médico, a la partera, al hospital o al centro de maternidad para obtener información sobre las clases.
- Obtén información de tu médico o partera. Anota tus dudas y habla sobre ellas en tus consultas médicas regulares.
- Comparte tus miedos y tus emociones con amigos, familiares, o con tu pareja.
Métodos naturales para el alivio del dolor
Muchos métodos naturales ayudan a que las mujeres se relajen y puedan manejar mejor el dolor. Las cosas que hacen las mujeres para aliviar el dolor incluyen:
- Practicar técnicas de respiración y relajación
- Tomar baños o duchas tibias
- Recibir masajes
- Usar calor o frío, por ejemplo, el calor para la parte baja de la espalda y un paño frío en la frente
- Contar con el apoyo de un ser querido, una enfermera o una doula
- Buscar posiciones cómodas durante el trabajo de parto (permanecer de pie, agacharse, sentarse, caminar, etc.)
- Utilizar pelotas de parto
- Escuchar música
Agua y parto
Cada vez más mujeres en los Estados Unidos están usando el agua para sentirse cómodas durante el trabajo de parto. A esto se le denomina hidroterapia. Transitar el trabajo de parto en una tina de agua tibia sirve para que las mujeres se sientan contenidas a nivel físico, además de mantenerlas a buena temperatura y relajadas. Además, para una mujer en trabajo de parto es más fácil moverse y encontrar una posición cómoda en el agua.
En el parto en el agua, la mujer permanece en el agua durante el parto. La American Academy of Pediatrics ha expresado su preocupación sobre el parto en el agua por la falta de estudios que comprueben que es seguro y por la posibilidad de complicaciones, aunque no sean frecuentes. Pídele a tu médico o partera más información sobre el parto en el agua.
Métodos médicos para el alivio del dolor
Mientras estás en trabajo de parto, tu médico, partera o enfermera deberían preguntarte si necesitas alivio para el dolor. Parte de su trabajo implica ayudarte a decidir cuál es la mejor opción para ti. En la actualidad, las mujeres en trabajo de parto tienen muchas opciones para aliviar el dolor que funcionan bien y representan riesgos menores cuando son administradas por un médico capacitado y con experiencia. Los médicos también pueden utilizar distintos métodos para aliviar el dolor en las diferentes etapas del trabajo de parto. Aún así, no todas las opciones están disponibles en cada hospital o centro de maternidad. Además, tu historial médico, alergias y cualquier problema relacionado con tu embarazo harán que algunos métodos sean mejores que otros.
En el siguiente cuadro se describen los métodos para aliviar el dolor utilizados con más frecuencia. Ten en cuenta que, en raras ocasiones, pueden ocurrir complicaciones graves. Además, la mayoría de los medicamentos que se utilizan para manejar el dolor durante el trabajo de parto pasan libremente a la placenta. Pregúntale a tu médico de qué manera podrían afectar los métodos para aliviar el dolor a tu bebé o a tu posibilidad de amamantar después del parto.
| Método | Cómo puede ayudar | Algunas desventajas |
|---|---|---|
| Los opioides - también denominados narcóticos, son medicamentos administrados por vía intravenosa o mediante la inyección del medicamento en un músculo. A veces, los opioides se administran con epidural o anestesia espinal. | Los opioides pueden ayudarte a soportar el dolor y no afectan tu capacidad para pujar. Después de recibir esta clase de alivio para el dolor, aún puedes recibir una epidural o anestesia espinal un poco más tarde. |
|
| Epidural y anestesia espinal: para una epidural, se coloca un tubo (catéter) en la parte baja de la espalda, en un pequeño espacio debajo de la médula espinal. A lo largo del proceso de parto se pueden administrar pequeñas dosis del medicamento a través del tubo, según se necesite. Con una anestesia espinal, se administra una pequeña dosis de medicamento en una inyección en el líquido cefalorraquídeo de la parte baja de la espalda. Por lo general, la anestesia espinal se administra solo una vez durante el parto. | La epidural y la anestesia espinal permiten que la mayoría de las mujeres permanezcan despiertas y alertas, sintiendo muy poco dolor durante el parto y el nacimiento. Con la epidural, el alivio del color comienza entre los 10 y 20 minutos después de que se administró el medicamento. El nivel de entumecimiento que sientes se puede regular a lo largo del parto. Con la anestesia espinal, el alivio del dolor comienza de inmediato, pero solo dura entre 1 y 2 horas. |
|
| Bloqueo pudendo: el médico inyecta un medicamento anestésico en la vagina y en el nervio pudendo cercano. Este nervio es el que produce sensaciones en la parte inferior de la vagina y la vulva. | Solo se utiliza a último momento del trabajo de parto, por lo general, justo antes de que salga la cabeza del bebé. Con un bloqueo pudendo, el dolor se alivia un poco pero permaneces despierta, alerta y puedes pujar para que salga el bebé. |
|
Inducción del trabajo de parto
A veces, es necesario que el médico o la partera induzcan (provoquen) el parto. Por lo general, se decide inducir el parto cuando una mujer se ha pasado de su fecha de parto y todavía no inició el trabajo de parto, o cuando hay preocupación por la salud del bebé o de la madre. Algunos de los motivos específicos por los que se podría inducir el parto incluyen:
- La mujer rompió fuente (rotura de membranas), pero no ha comenzado el trabajo de parto
- Infección dentro del útero
- El bebé tiene un crecimiento muy lento
- Complicaciones que surgen cuando el factor Rh de la madre es negativo y el de su hijo por nacer es positivo
- No hay líquido amniótico suficiente
- Complicaciones, como por ejemplo hipertensión o preeclampsia
- Problemas de salud en la madre, como enfermedad del riñón o diabetes
El médico o la partera pueden usar medicamentos y otros métodos para abrir el cuello del útero de una mujer, estimular las contracciones y prepararla para el parto vaginal.
La inducción electiva del trabajo de parto se ha vuelto cada vez más común en los últimos años. Esto sucede cuando se induce el trabajo de un parto a término pero sin motivos médicos. Algunos médicos pueden sugerir la inducción electiva debido al malestar de la mujer, a temas de planificación o a preocupaciones de que esperar más tiempo puede causar complicaciones. Pero los beneficios y las desventajas de la inducción electiva aún no se comprenden del todo. Por ejemplo, no sabemos si la inducción electiva del trabajo de parto aumenta o disminuye la posibilidad de que se produzca un parto por cesárea en comparación a esperar que el trabajo de parto empiece solo. No obstante, los médicos tienen maneras de evaluar los riesgos de un parto por cesárea, por ejemplo, la edad de la mujer, si es su primer embarazo y el estado del cuello del útero. No hay indicios de que la inducción electiva (no antes de las 39 semanas) afecte la salud del bebé.
Si tu médico sugiere inducir el parto, consúltale sobre los posibles daños o beneficios para la madre y el bebé, como por ejemplo, el riesgo de una cesárea o de un bajo peso del bebé al nacer. Es mejor asegurarse de que los beneficios de inducir el parto superen los riesgos de la inducción y los riesgos de continuar el embarazo.
Nacimiento por cesárea
El parto por cesárea, también denominado solo cesárea, es una cirugía que se realiza para que nazca un bebé. El bebé se saca a través del abdomen de la madre. En la mayoría de los nacimientos por cesárea, los bebés y madres gozan de buena salud. Pero la cesárea es una cirugía mayor y conlleva sus riesgos. La curación también demora más tiempo que con un parto vaginal.
La mayoría de las mujeres embarazadas saludables sin factores de riesgos por problemas durante el parto o el alumbramiento tienen a sus bebés por vía vaginal. Sin embargo, el índice de nacimientos por cesárea en los Estados Unidos ha tenido un gran aumento en las últimas décadas. En la actualidad, casi unas 1 de cada 3 mujeres tienen a sus bebés por cesárea en este país. En 1995, el índice era 1 de cada 5.
Algunos expertos en salud pública opinan que muchas de las cesáreas son innecesarias. Por eso, es importante que las mujeres embarazadas conozcan todos los datos sobre las cesáreas antes del parto. Las mujeres deberían averiguar qué son las cesáreas, por qué se realizan, además de las ventajas y desventajas de esta cirugía.
Motivos para una cesárea
Tu médico puede recomendar una cesárea si piensa que será más segura para ti o para tu bebé que el parto vaginal. Algunas cesáreas se planifican. Pero la mayoría de las cesáreas se realizan cuando surgen problemas inesperados durante el parto. Aún así, existen riesgos en los partos por cesárea. Algunos pocos estudios demostraron que los beneficios de realizarse una cesárea puede superar los riesgos cuando:
- La madre está embarazada de más de un bebé (mellizos, trillizos, etc.)
- La madre tiene problemas de salud, que incluyen infección por VIH, herpes y cardiopatía
- La madre corre peligro por hipertensión
- La madre tiene problemas por la forma de su pelvis
- Hay problemas con la placenta
- Hay problemas con el cordón umbilical
- Hay problemas con la posición del bebé, por ejemplo, que está posicionado de nalgas
- El bebé muestra señales de sufrimiento, como por ejemplo, ritmo cardíaco disminuido
- La madre ya tuvo una cesárea
La paciente pidió una cesárea: la mujer, ¿puede elegir?
Cada vez más mujeres solicitan cesáreas a sus médicos cuando no hay motivos relacionados con la salud. Algunas mujeres quieren realizarse una cesárea por el miedo al dolor del parto. A otras les gusta la ventaja de elegir cuándo y dónde tendrán a sus bebés. Y hay algunas otras que le temen al riesgo del parto vaginal, que incluye el desgarro y los problemas sexuales.
De igual manera, ¿es seguro y ético que los médicos le permitan a las mujeres optar por la cesárea? La respuesta no es clara. Solo si se realizan más investigaciones sobre ambos tipos de parto se tendrá una mejor respuesta. Por el momento, son muchos los obstetras que sienten que es su obligación ética convencer a la mujer de que no se realice una cesárea electiva. Algunos otros sostienen que una mujer debería poder optar por una cesárea si comprenden los riesgos y los beneficios.
Los expertos que creen que las cesáreas solo se deben realizar si hay alguna razón médica apuntan a los riesgos. Entre estos se incluyen las infecciones, el sangrado peligroso, las transfusiones de sangre y los coágulos. Los bebés nacidos de una cesárea tienen más problemas respiratorios justo después de nacer. Las mujeres que se realizan cesárea permanecen más tiempo en el hospital que las mujeres que tienen partos vaginales. Además, la recuperación de esta cirugía tarda más tiempo y suele ser más dolorosa que después del parto vaginal. Las cesáreas también aumentan el riesgo de sufrir problemas en futuros embarazos. Las mujeres que han tenido cesáreas tienen mayores riesgos de sufrir una rotura uterina. Si el útero se rompe, las vidas del bebé y de la madre corren peligro.
Quienes prefieren las cesáreas electivas sostienen que esta cirugía podría proteger los órganos pélvicos de una mujer, reducir el riesgo de padecer problemas en los intestinos o la vejiga, y que es más segura para el bebé que el parto vaginal.
Los Institutos Nacionales de la Salud (NIH) y el Colegio Estadounidense de Obstetras (ACOG) coinciden en que la decisión de un médico de realizar una cesárea a pedido de una paciente se debe hacer teniendo en cuenta cada caso en particular y que se debe ser coherente con los principios éticos. El ACOG declara que "si el médico cree que el parto (por cesárea) promueve la salud y el bienestar general de la mujer y de su feto en mayor medida que el parto vaginal, tendrá una justificación ética para realizar" una cesárea. Ambas organizaciones también opinan que no se debería programar nunca una cesárea antes de que un embarazo alcance las 39 semanas, o que los pulmones estén maduros, a menos que haya una necesidad médica.
La experiencia de la cesárea
La mayoría de las cesáreas no son planificadas. Por eso es importante que todas las mujeres embarazadas estén informadas sobre las cesáreas. Ya sea que la cesárea se planifique o surja durante el trabajo de parto, para la mayoría de las mujeres puede ser una experiencia de alumbramiento positiva. El siguiente resumen te ayudará a saber qué debes esperar durante una cesárea que no es de emergencia y qué debes preguntar.
Antes de la cirugía
El parto por cesárea demora entre 45 y 60 minutos. Se lleva a cabo en un quirófano. Entonces, si estás en una sala de partos, se te trasladará a un quirófano. Por lo general, el ambiente de un quirófano es tranquilo y relajado. Un médico te administrará medicación por medio de una epidural o anestesia espinal, que te bloqueará la sensación de dolor en cierta zona de tu cuerpo, pero podrás permanecer despierta y alerta. La anestesia espinal tiene efecto inmediato y adormece por completo tu cuerpo desde el pecho hacia abajo. La epidural hace que el dolor desaparezca, pero quizás te percates de algún tirón o pujo. Consulta los Métodos médicos para el alivio del dolor para obtener más información. El tipo de medicamento que te adormece y te hace perder la consciencia, por lo general, solo se utiliza en situaciones de emergencia. Te limpiarán y prepararán el abdomen. Se te colocará un suero para líquidos y medicamentos. Una enfermera colocará un catéter para drenar la orina de tu vejiga. Esto se realiza para evitar daños en la vejiga durante la cirugía. También monitorearán tu ritmo cardíaco, presión sanguínea y respiración. Preguntas a realizar:
- ¿Puedo tener una persona que me acompañe durante la operación?
- ¿Cuáles son las opciones que tengo para bloquear el dolor?
- ¿Puedo hacer que reproduzcan música durante la cirugía?
- Si quisiera, ¿podría observar la cirugía?
Durante la cirugía
El médico realizará dos cortes. El primero es de unas 6 pulgadas de largo y atraviesa la piel, la grasa y el músculo. La mayoría de los cortes se realizan de lado a lado y en la parte baja del abdomen, denominada corte "bikini". Luego, el médico realizará un corte para abrir el útero. La abertura se hace lo suficientemente ancha como para que quepa el bebé. Un médico utilizará una mano para sostener al bebé mientras otro médico presiona el útero para ayudar a sacar al bebé. Se succionará el líquido de la boca y la nariz del bebé. El médico sostendrá a tu bebé para que puedas verlo. Una vez que tu bebé haya nacido, se corta el cordón umbilical y se extrae la placenta. Luego, el médico limpia y cose el útero y el abdomen. La reparación ocupa la mayor parte del tiempo de la cirugía. Preguntas a realizar:
- ¿Mi acompañante puede cortar el cordón umbilical?
- ¿Qué pasa con mi bebé justo después del parto?
- ¿Puedo sostener y tocar a mi bebé durante la reparación quirúrgica?
- ¿Cuándo sería el mejor momento para comenzar a amamantar?
- ¿Cuándo puede mi acompañante sacar fotos o filmar un video?
Después de la cirugía
Se te trasladará a una habitación para que te recuperes y te controlarán por algunas horas. Es probable que sientas temblores, náuseas y mucho sueño. Luego se te llevará a una habitación de hospital. Cuando tú y tu bebé estén listos, podrás sostener, acurrucar y alimentar a tu bebé. Habrá mucha gente con ganas de verte. Pero no aceptes demasiadas visitas. Aprovecha el tiempo en el hospital, por lo general son cuatro días, para descansar y vincularte con tu bebé. La cesárea es una cirugía mayor, y la recuperación demora unas seis semanas (sin contar el cansancio de la nueva maternidad). En las semanas que siguen, deberás concentrarte en curarte, descansar lo más posible y vincularte con tu bebé, nada más ni nada menos. Ten cuidado de no realizar demasiadas tareas y acepta ayuda cuando la necesites. Preguntas a realizar:
- Cuando esté en la sala de recuperación, ¿me podrán traer a mi bebé?
- ¿Cuáles son las mejores posiciones para amamantar?
¿Parto vaginal después de una cesárea (VBAC)?
Muchas de las mujeres que han tenido bebés por cesárea anteriormente prefieren tener a su próximo bebé por vía vaginal. A esto se lo denomina parto vaginal después de la cesárea, o VBAC (por sus siglas en inglés). Algunas mujeres tienen varios motivos para querer un VBAC. Algunas prefieren evitar los riesgos y la recuperación prolongada de la cirugía. Otras, prefieren experimentar el parto vaginal.
En la actualidad, el VBAC es una opción segura y razonable para la mayoría de las mujeres con parto anterior por cesárea, incluso aquellas mujeres que ya han tenido más de un parto por cesárea. Es más, hay estudios que indican que varias cesáreas pueden provocar daños graves. Si estás interesada en probar el VBAC, pregúntale a tu médico si eres una buena candidata. Un factor clave de esta decisión es el tipo de corte que se realizó en tu útero en las cesáreas anteriores.
Tu médico puede explicar los riesgos de repetir el parto por cesárea o VBAC. Con el VBAC, el peligro más grave es la posibilidad de que la cicatriz de la cirugía en el útero se abra durante el trabajo de parto y el alumbramiento. A esto se lo denomina rotura uterina. Si bien es un fenómeno extraño, la rotura uterina es muy peligrosa, tanto para la madre como para el bebé. Menos de un 1 por ciento de los VBAC producen rotura uterina. Pero los médicos no pueden predecir si la rotura uterina puede llegar a ocurrir o no en una mujer. Algunas mujeres no pueden aceptar este riesgo, por más pequeño que sea.
En los EE. UU., el porcentaje de VBAC se está reduciendo por distintos motivos. Algunos médicos, hospitales y pacientes tienen dudas sobre la seguridad de los VBAC. Algunos hospitales y médicos, de hecho, no realizan VBAC por temor a las demandas y a los gastos de seguro o de personal. Otros médicos, sin embargo, cuestionan si esta tendencia es en el mejor interés de la salud de la mujer.
Optar por un VBAC es algo complejo. Si estás interesada en saber más sobre el VBAC, habla con tu médico y busca información sobre el tema. Solo tú y tu médico pueden decidir qué es lo que más te conviene. Los VBAC y las cesáreas planificadas tienen sus propios beneficios y riesgos. Obtén información sobre las ventajas y desventajas. Además, permanece al tanto de los posibles problemas antes de tomar una decisión.

